Nonostante i progressi fatti nella gestione dei pazienti con fibrillazione atriale questa aritmia rimane ad oggi una delle principali cause di ictus, insufficienza cardiaca e morbilità cardiovascolare al mondo.
Dai dati epidemiologici ad oggi disponibili si prevede che entro il 2030 nella sola Unione Europea saranno previsti 14-17 milioni di pazienti affetti da fibrillazione atriale, con 120.000-215.000 pazienti con nuova diagnosi all’anno. Da questi dati è facile intuire come questa patologia aritmica abbia delle significative ripercussioni sociali, economiche e sanitarie e pertanto merita di essere particolarmente attenzionata.
La gestione farmacologica della fibrillazione atriale, eccetto l’utilizzo dei nuovi anticoagulanti orali per la prevenzione del rischio tromboembolico, non ha visto di recente notevoli evoluzioni in tema di sviluppo di nuovi ed efficaci farmaci antiaritmici; di contro le tecniche di ablazione hanno dimostrato una notevole efficacia e sicurezza in pazienti selezionati. Negli ultimi anni il numero di procedure di ablazione transcatetere della fibrillazione atriale è significativamente aumentato, seppur ancora poco utilizzato e con evidenti differenze geografiche ed organizzative che limitano l’accesso dei pazienti a tale opzione terapeutica.
Considerata la rilevanza socio-sanitaria di tale patologia, l’ampia e rapida diffusione dell’ablazione a livello mondiale e la dimostrata superiorità rispetto ai farmaci antiaritmici nel controllo del ritmo e nella riduzione dei sintomi è pertanto fondamentale che vi sia una adeguata consapevolezza ed una corretta informazione della comunità medica e dei pazienti circa gli aspetti principali di tale procedura per renderne omogenea la fruizione nel rispetto delle indicazioni cliniche ad oggi presenti.
Il miglioramento dei sintomi e della qualità di vita, insieme alla prevenzione del tromboembolismo che si attua mediante l’utilizzo di farmaci anticoagulanti, è l’obiettivo primario nella terapia della fibrillazione atriale. Numerosi studi di letteratura hanno ampiamente dimostrato come l’ablazione transcatetere della fibrillazione atriale in pazienti selezionati sia efficace nel mantenimento del ritmo sinusale e nel ridurre le recidive aritmiche determinando un significativo miglioramento dei sintomi e della qualità della vita dei pazienti affetti da tale patologia.
Per quanto ad oggi conosciamo circa la fisiopatologia della fibrillazione atriale possiamo dire che essa si basa principalmente su due elementi essenziali che sono il trigger ed il substrato aritmico. Il trigger aritmico è l’elemento che dà inizio all’aritmia ma nella gran parte dei casi non è il fattore che la sostiene e pertanto ha un ruolo predominante nelle forme parossistiche di tale aritmia, ossia in quelle forme di breve durata e spesso autolimitanti. Il substrato aritmico rappresenta invece l’insieme delle caratteristiche elettriche ed anatomiche dell’atrio che consente il perpetuarsi dell’aritmia una volta che il trigger è cessato e risulta determinante al fine di sostenere l’aritmia una volta che questa è insorta e pertanto diviene predominante nelle forme di fibrillazione atriale persistenti e permanenti.
Nella maggior parte dei casi il trigger aritmico è localizzato a livello delle vene polmonari ed è costituito da cellule atriali circondate da tessuto fibroso che mostrano un’attività elettrica rapida e caotica e che si estendono all’interno dell’ostio delle vene polmonari. In alcuni casi i trigger possono non essere a livello delle vene polmonari e trovarsi a livello di altre strutture cardiache tipo il seno coronarico, le vene cave e il legamento di Marshall oppure possono essere costituiti da altre aritmie atriali come le tachicardie parossistiche sopraventricolari ed il flutter atriale.
La terapia volta al controllo del ritmo utilizzando solamente i farmaci antiaritmici ad oggi disponibili non si è dimostrata significativamente efficace nel controllo degli episodi aritmici ed spesso gravata da un numero significativo di complicanze che tali farmaci posso determinare. Secondo le recenti linee guida dell’ European Heart Rhythm Association, l’ablazione transcatetere della fibrillazione atriale è indicata con elevato livello di evidenza e raccomandazione nei pazienti sintomatici con fibrillazione atriale parossistica o persistente dopo il fallimento di un farmaco antiaritmico o come “first line therapy” nei pazienti sintomatici con fibrillazione atriale parossistica.
Oggi pertanto, in base ai dati emersi dai numerosi studi clinici e metanalisi che l’hanno confrontata con il solo utilizzo dei farmaci antiaritmici, l’ablazione transcatetere si pone come una valida ed efficace metodica per il controllo del ritmo cardiaco. Nei trial clinici ad oggi disponibili l’efficacia dell’ablazione ad un anno in pazienti con fibrillazione atriale parossistica che avevano provato almeno un farmaco antiaritmico varia tra il 66% e l’89% mentre quella dei soli farmaci antiaritmici è compresa tra il 9%-58%. Questa superiorità viene anche confermata dalle metanalisi di questi trial che riportano una efficacia del 77,8% per l’ablazione e del 22,3% per i farmaci antiaritmici.
Dal punto di vista puramente tecnico l’ablazione della fibrillazione atriale ha come obiettivo principale l’isolamento elettrico delle vene polmonari che può essere ottenuto con metodiche ablative differenti ed utilizzando principalmente due forme di energia, la radiofrequenza o la crioenergia.
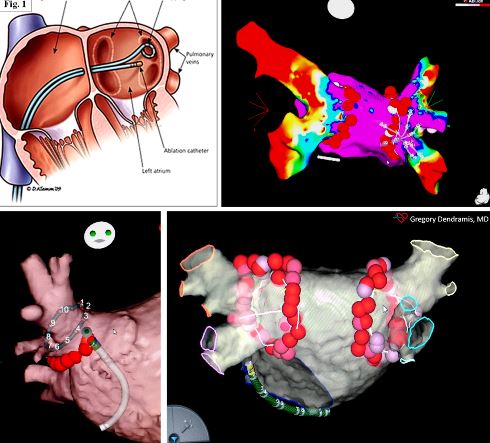
Figura 1
Le lesioni eseguite durante la procedura ablativa possono essere effettuate punto a punto “point-by-point” con l’ausilio di sistemi di mappaggio elettroanatomico prevalentemente mediante erogazione di radiofrequenza (fig. 1) o con metodiche a singolo colpo “one shot” con erogazione di crioenergia (fig. 2) o a breve anche con utilizzo di radiofrequenza.
Ad oggi le più utilizzate sono costituite dall’utilizzo di un catetere multielettrodo con erogazione di radiofrequenza bifasica o da un catetere con pallone che posizionato in maniera occludente a livello della vena eroga crioenergia determinando la necrosi del tessuto ed il conseguente isolamento e blocco elettrico bidirezionale delle vene polmonari aritmogene.
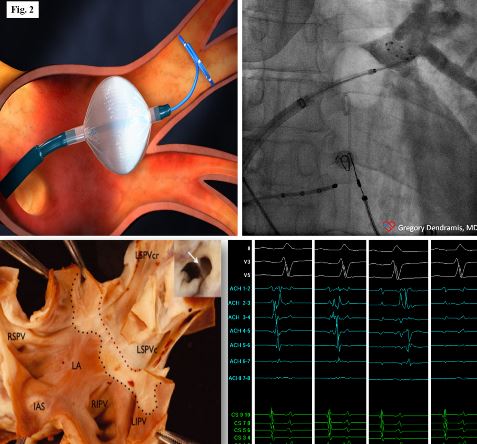
Figura 2
Le recidive di fibrillazione atriale nei primi tre mesi dopo la procedura “blanking period” non indicano un insuccesso terapeutico della procedura e pertanto non si dovrebbe neanche parlare di recidiva, infatti nel 60% dei pazienti questi episodi precoci post ablazione non si ripresentano a distanza e la causa sembrerebbe ascrivibile ad una genesi infiammatoria post traumatica o ad un alterazione autonomica, entrambe secondarie alla procedura ablativa e non alla mancata deconnessione elettrica delle vene polmonari.
Dopo i primi tre mesi alcuni pazienti posso sviluppare una recidiva dell’aritmia ma possono andare incontro a una nuova procedura di ablazione che incrementa l’efficacia della stessa rispetto ad un singolo tentativo. Il motivo principale delle recidive dopo i tre mesi dalla prima procedura ablativa è di solito consequenziale alla riconnessione delle vene polmonari o più raramente ad altri meccanismi aritmici non correlati alla riconnessione delle vene polmonari.
La selezione del paziente da indirizzare all’ablazione è fondamentale per ottenere il massimo beneficio da questa procedura anche perchè come ogni procedura interventistica essa può essere gravata da complicanze periprocedurali seppur molto rare. Pertanto oltre alla sintomatologia dal paziente è necessario valutare il tipo di fibrillazione atriale di cui il paziente è affetto (parossistica, persistente, “long standing persistent” o permanente), la presenza di cardiopatie strutturali e/o significative copatologie, la terapia farmacologica antiaritmica assunta dal paziente e la preferenza del paziente verso un approccio di tipo interventistico o puramente farmacologico.
Ad oggi risultati migliori sono stati ottenuti nel trattamento dei pazienti con fibrillazione atriale parossistica, relativamente giovani, senza cardiopatie strutturali e con normale volumetria dell’atrio sinistro. Di contro l’efficacia dell’ablazione sembra essere inferiore nelle forme di fibrillazione atriale persistenti soprattutto quando la fibrillazione è presente da più di 12 mesi e in presenza di significative cardiopatie strutturali; infatti nella progressione dalla forma parossistica alla forma persistente avviene un rimodellamento elettrico ed anatomico dell’atrio che determina una conseguente modifica del substrato aritmico rendendolo più resistente alle procedure ablative.
Infine, bisogna ricordare che l’ablazione della fibrillazione atriale non rappresenta una alternativa alla terapia anticoagulante orale e non dovrebbe essere proposta con l’intento di sospendere la terapia anticoagulante orale dopo avere eseguito la procedura se continua a sussistere un elevato rischio tromboembolico.
In conclusione, vista la significativa prevalenza ed incidenza della fibrillazione atriale e le conseguenti implicazioni di rilevo socio-sanitario che tale patologia determina, nell’ottica di una sostenibilità di un Sistema Sanitario oggi sempre più in crisi su molti aspetti, risulta utile sottolineare come da analisi di costo-efficacia condotte in USA e anche in Italia è emerso che l’ablazione eseguita in pazienti selezionati ed in centri qualificati da operatori esperti prevede costi ben inferiori alla sola terapia a lungo termine con farmaci antiaritmici. Se a questi elementi aggiungiamo una valutazione puramente medica compresa la migliorata qualità di vita riportata dalla maggior parte dei pazienti sottoposti ad ablazione e i minori accessi ospedalieri per recidive rispetto ai pazienti in sola terapia farmacologica, è evidente che nell’ottica di un’accurata gestione delle risorse umane ed economiche ad oggi disponibili in pazienti selezionati tale procedura appare senza alcun dubbio una importante opzione terapeutica a lungo termine sostenibile ed efficace.
(Il dottore Gregory Dendramis è un cardiologo ed elettrofisiologo nell’UOC di Cardiologia ed UTIC dell’ospedale Pietro Cosma dell’ULSS 6 Euganea di Padova).




